Aloinjerto Masivo del Mecanismo Extensor en Rodilla Nativa: A Propósito de un Caso
Autores:
Carlos Alberto Navarro Lozano, Jhon Alexander Muñoz Pinto, Estefanía Guzmán Bustillo, María Alejandra Quintero Henao
Introducción
La falla del mecanismo extensor ha sido descrita desde los tiempos de Galeno; sin embargo, McBurney en 1887 lo publicó por primera vez, manteniendo el manejo conservador hasta el siglo XIX. Desde 1949, con la publicación de Steiner y Palmer, se han descrito muy pocos casos. El manejo de la falla del mecanismo extensor con reconstrucción a través de aloinjerto parece ser una técnica confiable con resultados satisfactorios.
Justificación
La ruptura del mecanismo extensor de la rodilla es una patología infrecuente con secuelas funcionales importantes que pueden reducir la calidad de vida de los pacientes, generando dificultad para caminar y dolor. Es considerado un gran desafío, de difícil manejo, con diferentes opciones terapéuticas disponibles. El aloinjerto es una alternativa que puede restaurar la extensión activa de la rodilla. Se ha descrito su indicación en lesiones con antecedentes de artroplastia de rodilla y rodillas nativas. Sin embargo, en la revisión bibliográfica de lesión en rodillas nativas, se reportan aloinjertos de tendón patelar y hueso-tendón patelar. Por ello, presentamos un caso de reconstrucción del mecanismo extensor con aloinjerto masivo, compuesto por tendón cuadricipital, rótula y tendón rotuliano en una rodilla nativa.
Presentación de Caso
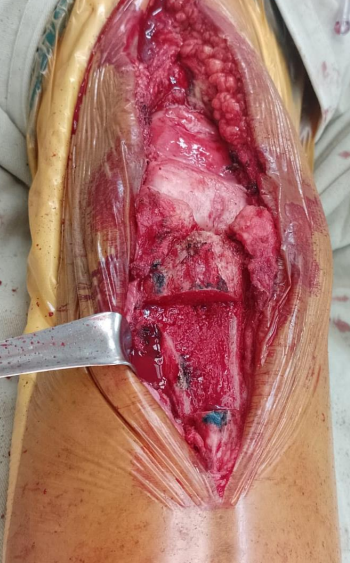
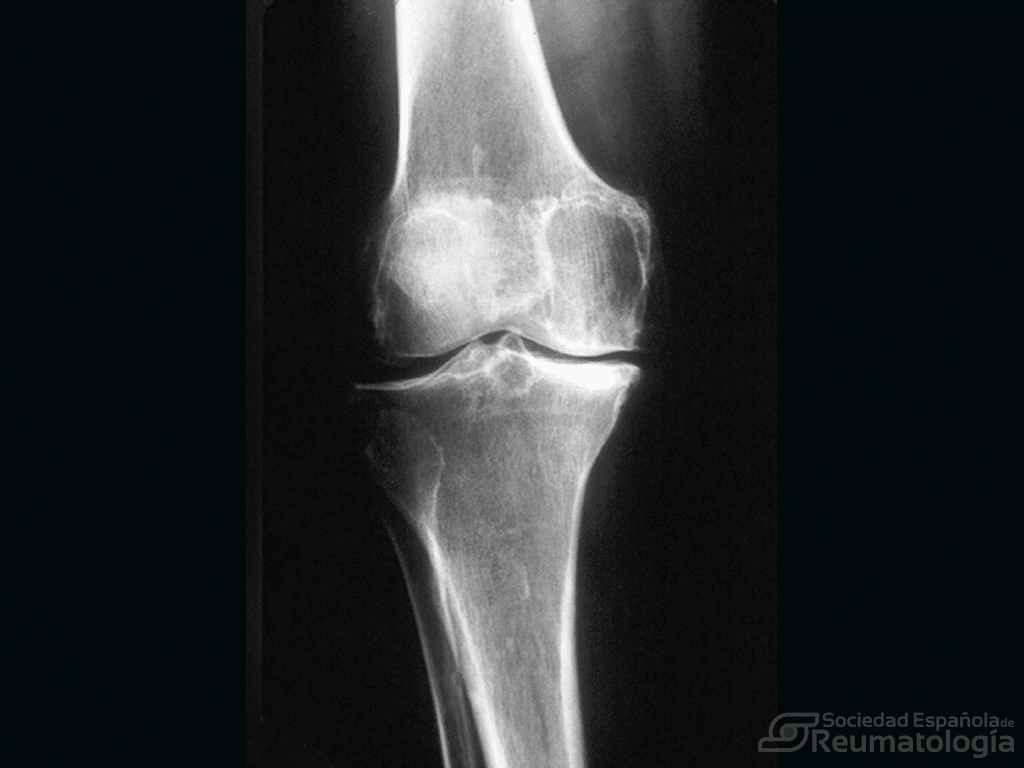
Paciente masculino de 55 años, con cuadro de lesión crónica del mecanismo extensor en la rodilla derecha desde hace 4 años, secundario a un accidente de tránsito. Requirió múltiples procedimientos quirúrgicos para reparación y reconstrucción fallidos. Al examen inicial presentaba atrofia del cuádriceps, flexión 0-110º, extensión 0º, fuerza 1/5, dolor 2/10 EVA y funcionalidad con KSS de 58. Fue llevado a procedimiento de cirugía reconstructiva con aloinjerto masivo del mecanismo extensor, compuesto por tendón cuadricipital, rótula y tendón rotuliano, con posterior inmovilización con brace articulado, bloqueado en extensión por 6 semanas y posterior movilidad gradual. Se realizó seguimiento clínico y radiológico por 6 meses, evidenciando flexoextensión de 0 a 120º, fuerza de extensión 4/5, dolor 1/10 EVA y KSS 89, radiológicamente se observó integración del aloinjerto y altura patelar adecuada.
Técnica Quirúrgica
Paciente en decúbito supino, con torniquete en muslo proximal y la rodilla en 90° de flexión. Se realiza un abordaje anterior de rodilla. Se incide el mecanismo extensor nativo desde el tendón del cuádriceps hasta el tendón rotuliano y se reseca. Se prepara el canal óseo ligeramente medial al sitio del tubérculo tibial nativo. Se utiliza una sierra oscilante para los cortes. Se recomienda al menos 15 mm de hueso huésped por debajo de la meseta tibial cortada para resistir el injerto.
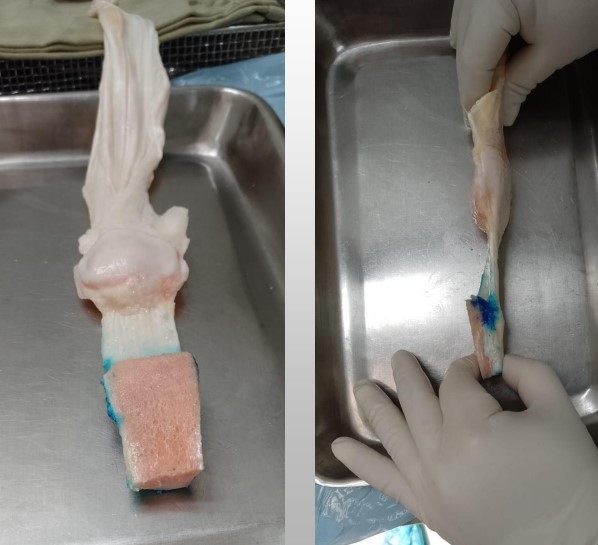
Se realiza la preparación del aloinjerto. El bloque óseo del aloinjerto se extrae de la tibia con el mecanismo extensor. Se prepara el tubérculo tibial con dimensiones de aproximadamente 5 cm de largo, 2 cm de ancho y 2 cm de profundidad. El aloinjerto se hace un poco más grande que el sitio de inserción para obtener un acople a presión. El tendón rotuliano se protege cuidadosamente durante el proceso para no sufrir daño al momento del corte, así como el tendón del cuádriceps.
Técnica Quirúrgica
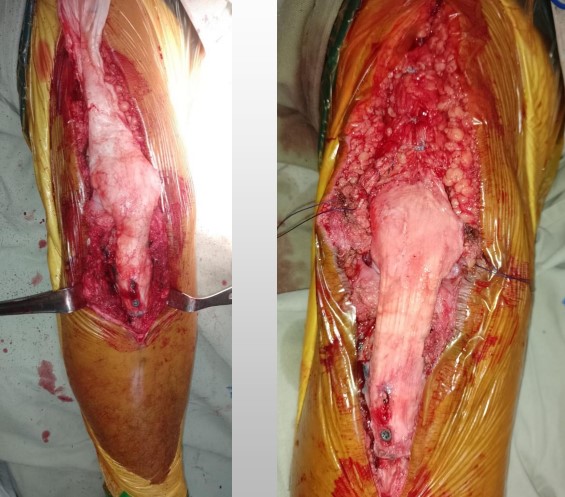
El bloque óseo tibial se inserta desde arriba y hacia dentro para ajustar a presión, su fijación se logra con tornillos corticales. El tendón del cuádriceps del aloinjerto se sutura al tejido del huésped con una sutura no absorbible. El aloinjerto del mecanismo extensor debe tensarse con la rodilla en extensión completa para garantizar extensión postoperatoria. Luego, se sutura el aloinjerto restante en su lugar debajo del tendón del cuádriceps huésped en forma de «pantalón sobre chaleco».
Discusión
El aloinjerto masivo del mecanismo extensor es una alternativa quirúrgica de salvamento en pacientes con múltiples cirugías fallidas del mecanismo extensor, donde no se cuentan con adecuados tejidos blandos, retracción del tendón patelar y pobre stock óseo para considerar reinserciones del tendón del cuádriceps y patelar. Este procedimiento es más frecuente en cirugías de reemplazo articular. En este caso se presentó una lesión crónica en rodilla nativa, en la cual se realizó cirugía de salvamento con una mejoría clínica significativa.
Bibliografía
- Carlson CR, LaPrade MD, Keyt LK, Wilbur RR, Krych AJ, Stuart MJ. A Strategy for Repair, Augmentation, and Reconstruction of Knee Extensor Mechanism Disruption: A Retrospective Review. Orthopaedic Journal of Sports Medicine. octubre 2021;9(10).
- Pengas IP, Assiotis A, Khan W, Spalding T. Adult native knee extensor mechanism ruptures. Injury. octubre 2016;47(10):2065-70.
- Sah AP, Della Valle CJ, Rosenberg AG. Extensor mechanism allograft — Surgical technique. En: The Knee Joint. Paris: Springer Paris; 2012. p. 1049-56.
- Ng J, Balcells-Nolla P, James PJ, Bloch BV. Extensor mechanism failure in total knee arthroplasty. EFORT Open Reviews. marzo 2021;6(3):181-8.
- Sain A, Bansal H, Pattabiraman K, Muellner M, Muellner T. Extensor Mechanism Reconstruction Using Allograft Following Total Knee Arthroplasty: A Review of Current Practice. 2021
- Tandogan RN, Terzi E, Gomez-Barrena E, Violante B, Kayaalp A. Extensor mechanism ruptures. EFORT Open Reviews. junio de 2022;7(6):384-95.
- Murgier J, Boisrenoult P, Pujol N, Beranger JS, Tardy N, Steltzlen C, et al. Knee extensor mechanism allograft reconstruction following chronic disruption. Orthopaedics & Traumatology: Surgery & Research. noviembre 2015;101(7):867-70.
- Fiquet C, White N, Gaillard R, Servien E, Neyret P, Lustig S. Partial extensor mechanism allograft reconstruction for chronic patellar tendon disruption shows superior outcomes in native knees when compared to same technique following total arthroplasty. International Orthopaedics (SICOT). noviembre 2018; 42(11):2591-9.