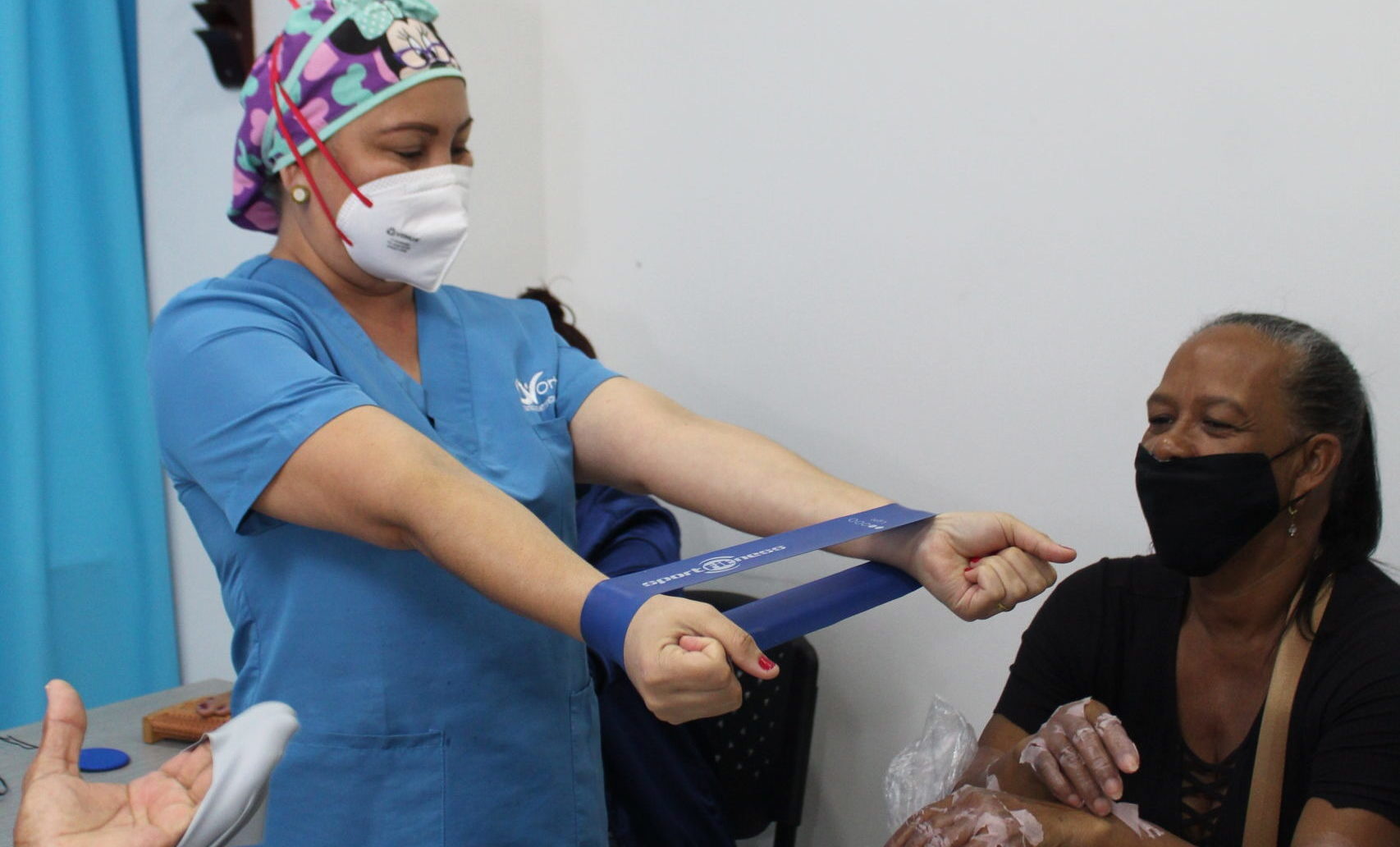
¿Qué debes hacer si tienes calambres musculares?
los calambres musculares ocurren cuando un músculo se tensiona o contrae de manera involuntaria y no se relaja. Esta situación provoca dolor e incomodidad a quien la experimenta. Toda persona está expuesta a sufrirlo, sin embargo, quienes realizan alguna actividad física son los más propensos. En este artículo te contamos toda la información que debes saber sobre los calambres musculares, como sus causas, síntomas y tratamientos.
¿Qué son los calambres musculares?
Entre quienes pueden ser más propensos son los adultos mayores, atletas, las personas que cuentan con sobrepeso u obesidad, y las mujeres embarazadas. Igualmente, las personas con afecciones médicas como trastornos nerviosos o problemas relacionados con la tiroides tienen de experimentar una frecuencia mayor de espasmos.
Tipos de calambres
Los calambres nocturnos son los más comunes y generalmente, van asociados a causas de deshidratación, la falta de ciertos minerales como el magnesio y la reducción del flujo sanguíneo por la musculatura al estar mucho tiempo sentado.
Además, los calambres nocturnos en las piernas se consideran muy comunes durante la última etapa del embarazo, los cuales están asociados a cambios en el organismo.
Los músculos lisos rodean los órganos internos y los vasos sanguíneos. Así, los calambres musculares también pueden aparecer en los músculos lisos, los que se conocen como calambres de músculo liso, y claro ejemplo de ello son los calambres menstruales que experimentan las mujeres antes y durante el periodo de menstruación.
Los músculos esqueléticos que presentan calambre con mayor frecuencia son las pantorrillas y muslos, y los arcos de los pies. De esa forma, los calambres músculo esqueléticos están asociados con la actividades fatigantes y pueden llegar a ser muy dolorosos, aunque también es cierto que se pueden encontrar durante el tiempo de descaso y relajación.

Síntomas asociados a los espasmos musculares
Como se ha mencionado con anterioridad, los calambres musculares aparecen generalmente en zonas como las piernas y pies, de forma que el dolor aparece de manera intensa, localizada y repentina en la zona afectada.
Este dolor se mantendrá durante al menos unos segundo, y puede llegar a durar incluso hasta minutos. También es probable que el paciente que experimenta un calambre muscular palpe un bulto duro en el tejido muscular afectado.
Causas de las contracciones musculares
El dolor muscular, la fatiga y el uso excesivo son las causas más comunes de los espasmos musculares. Otras de las causas más comunes de los calambres musculares son las siguientes:
- Falta de hidratación.
- Deficiencia de concentraciones bajas de minerales como potasio, magnesio y calcio en la sangre.
- Presencia de la musculatura de la pantorrilla tensa, ya sea por la falta de estiramiento, la inactividad o la acumulación repetida de líquido en la pierna.
- Compresión de los nervios en la espina dorsal, lo que se conoce como estenosis lumbar.

¿Cuándo consultar al médico por calambres musculares?
Los pacientes con calambres musculares deben consultar su sintomatología lo antes posible con el médico, y con más razón si son alcohólicos, presentan debilidad o pérdida de sensibilidad de la zona o si han sufrido una pérdida de líquidos corporales.
El especialista preguntará al paciente sobre los síntomas que ha experimentado, además de proceder a realizar una exploración física y una comprobación del historial médico del mismo. La exploración se centrará en la valoración de los músculos y los reflejos. También se pueden solicitar pruebas complementarias para descartar posibles patologías asociadas.
Tratamiento de los calambres musculares
Para ayudar a prevenir los calambres, es importante mantenerse hidratado, bebiendo abundante líquido todos los días, de forma que los músculos se contraigan y se relajen. Durante la actividad física, beber líquidos a intervalos regulares y después de la práctica deportiva.
Si una persona es propensa a tener calambres en las piernas durante la noche, se recomienda estirar la musculatura antes de irse a dormir, incluso hacer ejercicios ligeros como el uso de la bicicleta estática para alargar la musculatura y prevenir los calambres en el tiempo de dormir.
En caso de padecer espasmos musculares, la aplicación de calor sobre los músculos tensos puede ayudar a aliviar los calambres musculares. De igual forma, los analgésicos locales pueden ayudar a aliviar el dolor en la zona del calambre de manera eficaz, pero siempre deberá ser recomendado por el médico especialista.
Los calambres musculares generalmente, no presentan complicaciones, salvo que se realicen movimientos inadecuados del músculo afectado. En caso de patologías traumatológicas, no dudes en ponerte en contacto con Ortovital IPS para un diagnóstico y tratamiento de la misma.